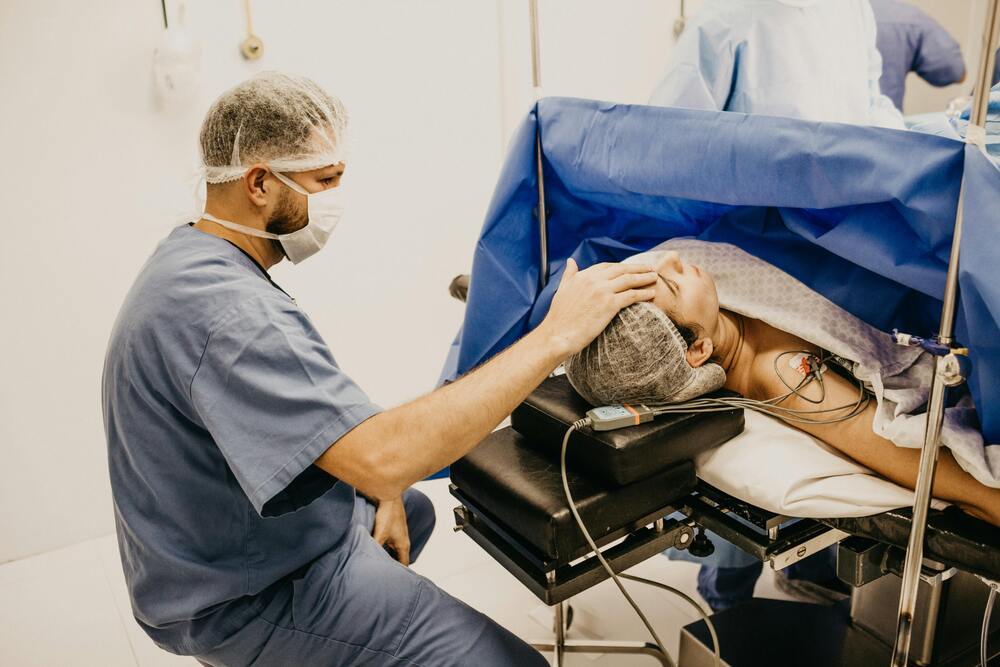
Indispensable pour toutes les spécialités chirurgicales, le médecin anesthésiste-réanimateur joue un rôle crucial avant, pendant et après une opération. En effet, c’est lui qui est chargé d’endormir les patients avant l’intervention, de les surveiller pendant toute la durée de l’acte opératoire jusqu’à leur réveil, et de prendre en charge la douleur post-opératoire afin d’assurer leur confort. Ce spécialiste veille donc au maintien des fonctions vitales du malade durant toute l’opération, en ajustant l’anesthésie et en réagissant immédiatement à la moindre alerte pour garantir la sécurité du patient. Son champ d’action dépasse le cadre du bloc opératoire : en tant qu’anesthésiste-réanimateur, il intervient aussi en salle de réanimation pour soigner des patients en état critique et peut être mobilisé en urgence (par exemple pour la prise en charge d’un arrêt cardiaque ou d’un traumatisme grave).
Après un long cursus d’études de médecine (environ 11 années de formation après le baccalauréat), le médecin anesthésiste obtient un diplôme spécialisé en anesthésie-réanimation qui lui permet de postuler des offres d'emploi anesthésiste. Le parcours pour y parvenir est exigeant, tout comme les compétences requises au quotidien. Dans cet article, nous détaillons les missions de l’anesthésiste avant, pendant et après une intervention, les compétences clés pour exercer ce métier, le parcours de formation nécessaire pour devenir anesthésiste, le cadre d’exercice de cette spécialité ainsi que les perspectives d’évolution de carrière du médecin anesthésiste.
Les missions du médecin anesthésiste
Préparation du patient avant l’intervention
La première mission de l’anesthésiste se déroule en amont de l’intervention, lors de la consultation pré-anesthésique (obligatoire avant toute opération programmée). Au cours de cet entretien, le médecin évalue l’état de santé du patient en faisant le point sur ses antécédents médicaux (allergies, traitements en cours, opérations passées, etc.). Cette évaluation des risques permet de choisir la technique d’anesthésie la plus adaptée (anesthésie générale ou anesthésie loco-régionale) et de planifier les précautions nécessaires avant l’opération. L’anesthésiste profite également de cette consultation pour informer et rassurer le patient en lui expliquant le déroulement de l’intervention, les protocoles prévus, les conditions du réveil et la prise en charge de la douleur après l’opération. La dimension psychologique est primordiale à ce stade : le médecin doit donc se montrer pédagogue et rassurant afin de réduire l’anxiété du patient.
Surveillance pendant l’opération
Durant l’opération, le médecin anesthésiste est présent en continu au bloc opératoire, aux côtés de l’équipe chirurgicale (voir notre fiche métier neurologue). Il administre les agents anesthésiants en début d’intervention – qu’il s’agisse d’une anesthésie générale ou d’une sédation dans le cadre d’une anesthésie locale – puis ajuste en temps réel les doses tout au long de l’acte chirurgical afin de maintenir le niveau d’anesthésie approprié. Il surveille en permanence les signes vitaux du patient (tension artérielle, fréquence cardiaque, taux d’oxygène, etc.) à l’aide de moniteurs et d’appareils sophistiqués, prêts à détecter la moindre anomalie. Si nécessaire, l’anesthésiste peut intervenir immédiatement en cas de problème durant l’opération : par exemple, en réinjectant un médicament, en effectuant une manœuvre d’urgence (ventilation assistée, massage cardiaque, défibrillation) ou en ajustant la profondeur de l’anesthésie en fonction des besoins. Il travaille en binôme avec l’infirmier anesthésiste (IADE) qui l’assiste pour la surveillance du patient et l’application des protocoles de sécurité pendant l’intervention.
Suivi post-opératoire et gestion de la douleur
Après l’opération, la responsabilité de l’anesthésiste est d’accompagner le patient en salle de réveil (unité de soins post-interventionnelle) afin d’assurer une reprise consciente en toute sécurité. Il surveille la phase de réveil, s’assurant que le patient émerge progressivement de l’anesthésie sans complication immédiate (détresse respiratoire, troubles du rythme cardiaque, hémorragie, réaction allergique...). Une mission essentielle à ce stade est la gestion de la douleur post-opératoire : le médecin anesthésiste évalue la douleur du patient et administre les antalgiques appropriés pour le soulager (morphine, anesthésiques locaux par cathéter, paracétamol, etc.). Il adapte le traitement antalgique en fonction de l’intensité de la douleur et des besoins spécifiques de chaque cas, afin d’assurer un confort optimal. Ce suivi post-opératoire se poursuit tant que le patient n’a pas récupéré un état stable. Enfin, l’anesthésiste reste vigilant jusqu’au transfert du patient vers le service d’hospitalisation ou en service de réanimation si son état le nécessite, garantissant ainsi la continuité des soins après l’opération.
Les compétences nécessaires pour exercer
Connaissances médicales spécialisées
- Maîtrise des produits anesthésiants : ça coule de source, mais l’anesthésiste connaît parfaitement les effets, les interactions et les dosages des médicaments utilisés pour endormir les patients, les maintenir dans un état stable et traiter d’éventuelles complications vitales.
- Connaissance approfondie du fonctionnement des équipements : il utilise quotidiennement des dispositifs complexes comme les appareils d’anesthésie, les ventilateurs, les moniteurs de surveillance et maîtrise leur réglage pour assurer une prise en charge sécurisée du patient.
- Précision dans la réalisation des gestes techniques : une grande dextérité est indispensable pour pratiquer des anesthésies loco-régionales (péridurale, bloc nerveux) ou des actes techniques invasifs en réanimation, tels que l’intubation trachéale ou la pose de cathéters veineux centraux.
- Maîtrise des procédures d’anesthésie et de soins intensifs : l’anesthésiste applique avec rigueur des protocoles éprouvés, adaptés à chaque situation clinique, garantissant la sécurité du patient à chaque étape de la prise en charge.
- Connaissances transversales en médecine spécialisée : il prend en charge des patients présentant des pathologies très variées et doit donc posséder de solides bases dans des disciplines comme la cardiologie, la pneumologie, la néphrologie ou encore la diabétologie, afin d’anticiper les risques liés à l’état de santé global du patient.
Réactivité et gestion du stress en situation critique
- Réactivité : la capacité à agir immédiatement est indispensable, notamment en cas de complication grave en pleine intervention comme une hémorragie massive, un choc anaphylactique ou un arrêt cardiaque sur table. L’anesthésiste doit savoir prendre en une fraction de seconde des décisions critiques pour sauver une vie.
- Maîtrise du stress : que ce soit au bloc opératoire ou en réanimation, ce médecin doit garder son sang-froid en toutes circonstances. Il évolue dans un contexte où la pression est constante et où la moindre erreur peut avoir des conséquences vitales.
- Lucidité : il doit rester précis, méthodique et concentré, même lorsqu’il doit intervenir sans préparation, par exemple, pour opérer un patient en urgence qui n’est pas à jeun ou dont les antécédents médicaux sont mal connus.
- Capacité d’adaptation : chaque situation clinique est unique et l’anesthésiste doit ajuster ses protocoles, ses dosages et ses réflexes techniques en fonction de l’état du patient, du type d’intervention et des imprévus qui surviennent au cours de la prise en charge.
Qualités humaines et relationnelles
- Empathie et bienveillance : l’anesthésiste est souvent le dernier visage que le patient voit avant de s’endormir. Il doit savoir instaurer un climat de confiance, rassurer et expliquer avec clarté le déroulement de l’intervention, tout en tenant compte de l’anxiété ou des appréhensions.
- Pédagogie et communication : il informe le patient et sa famille à chaque étape du parcours de soins, avec des mots accessibles et un souci constant d’être compris.
- Résilience émotionnelle : confronté à des situations médicales graves, à des décès ou à des urgences vitales, l’anesthésiste doit être capable de gérer ses propres émotions tout en restant disponible, professionnel et soutenant envers les autres.
- Capacité à travailler en équipe : au bloc opératoire comme en réanimation, il collabore en permanence avec des chirurgiens, des infirmiers anesthésistes (IADE), des instrumentistes et d’autres spécialistes. Une bonne communication et une attitude collaborative sont essentielles pour assurer la sécurité et l’efficacité de l’intervention.
- Écoute et souplesse dans les relations professionnelles : il doit faire preuve d’ouverture, savoir adapter sa posture en fonction des interlocuteurs, arbitrer des choix médicaux en équipe, et s’intégrer harmonieusement dans des environnements multidisciplinaires.
Le parcours de formation pour devenir anesthésiste
Le parcours académique nécessaire afin de devenir médecin anesthésiste est exigeant et rigoureux. Il requiert l’acquisition de compétences médicales avancées, à la fois théoriques et techniques, ainsi qu’une solide formation pratique. Ce cursus débute par une première année en Parcours Accès Santé Spécifique (PASS) ou en Licence avec Accès Santé (L.AS), suivie de deux années d’études de médecine générale menant à l’obtention du Diplôme de Formation Générale en Sciences Médicales (DFGSM). L'étudiant poursuit ensuite par trois années supplémentaires pour décrocher le Diplôme de Formation Approfondie en Sciences Médicales (DFASM).
À l’issue de ces six années, il devra se présenter aux épreuves de fin d’externat (EDN et ECOS), dont les résultats détermineront sa spécialisation. Pour devenir anesthésiste, il intégrera ensuite un internat de médecine spécialisée en anesthésie-réanimation d’une durée de cinq ans, réparti entre stages hospitaliers, formations universitaires et gardes en situation réelle. À l’issue de ce parcours, il obtiendra le DES d’anesthésie et pourra exercer en tant que médecin spécialiste.
Pour en savoir plus sur les études d’anesthésiste, retrouvez notre fiche études médecin anesthésiste.
Après cette formation, les médecins peuvent choisir de se sur-spécialiser dans certains domaines comme la réanimation chirurgicale, l’anesthésie pédiatrique, l’anesthésie obstétricale, la prise en charge de la douleur ou encore la médecine péri-opératoire. Ces spécialisations leur ouvrent la voie vers des postes très recherchés dans des structures publiques ou privées.
Le cadre d’exercice du médecin anesthésiste
La profession d’anesthésiste-réanimateur s’exerce principalement en milieu hospitalier, que ce soit dans le secteur public (hôpitaux universitaires, centres hospitaliers) ou en cliniques privées. Au quotidien, l’anesthésiste partage son activité entre plusieurs lieux et services complémentaires, et travaille en étroite collaboration avec de nombreuses autres professions médicales.
Travail en bloc opératoire
La majeure partie de l’activité d’un médecin-anesthésiste se déroule au bloc opératoire, sur le lieu des interventions chirurgicales. Pour chaque opération – qu’il s’agisse d’une chirurgie programmée ou d’une intervention en urgence – la présence d’un médecin anesthésiste est indispensable aux côtés du chirurgien. C’est lui qui assure l’anesthésie du patient au début de l’intervention, puis sa surveillance tout au long de l’acte opératoire jusqu’en salle de réveil. Un anesthésiste peut enchaîner plusieurs opérations dans une même journée, intervenant dans des spécialités diverses (chirurgie orthopédique, abdominale, cardiaque, neurologique, etc.), ce qui rend son planning souvent dense. Avant chaque intervention, il prépare et vérifie minutieusement le matériel d’anesthésie afin de parer à toute éventualité. Pendant l’intervention, il ajuste en continu les paramètres d’anesthésie en fonction du déroulement opératoire et des besoins du chirurgien, ce qui requiert une coordination étroite avec ce dernier. En fin d’opération, il accompagne le patient en salle de réveil pour poursuivre la prise en charge (comme décrit précédemment), avant de passer éventuellement au patient suivant programmé dans la journée.
Interventions en réanimation ou urgences
En dehors du bloc, les anesthésistes endossent fréquemment le rôle de médecins réanimateurs en services de soins intensifs (la spécialité est d’ailleurs intitulée officiellement anesthésie-réanimation). En unité de réanimation, l’anesthésiste prend en charge des patients en situation critique, présentant des défaillances vitales graves (coma, détresse respiratoire aiguë, choc hémorragique, sepsis, etc.). Son rôle consiste à stabiliser ces patients, à diagnostiquer et traiter la cause de leur état pour tenter de les sauver ou d’améliorer leur pronostic. Il met en place des techniques de réanimation avancée adaptées à chaque cas : assistance respiratoire par ventilateur, soutien hémodynamique avec médicaments vasopresseurs, dialyse en cas de défaillance rénale, etc. Parallèlement, les anesthésistes sont sollicités pour gérer des urgences vitales au sein de l’hôpital. De même, en cas de chirurgie en urgence, c’est lui qui réalise l’anesthésie en situation d’urgence, même sans préparation préalable du patient.
L’anesthésiste peut aussi intervenir aux urgences pour sécuriser une intubation difficile ou une sédation d’un patient agité. Ces interventions hors bloc opératoire font partie intégrante de son métier et s’effectuent dans le cadre de gardes de nuit, de week-end ou de jours fériés. En effet, la continuité des soins 24h/24 dans les hôpitaux (urgences, maternités, etc.) rend indispensable la présence d’anesthésistes en permanence, impliquant des astreintes régulières la nuit et le week-end. Ce rythme de travail par gardes fait partie du quotidien dans la spécialité, bien que certaines structures offrent des conditions plus régulières.
Collaboration avec les chirurgiens et autres spécialistes
Le médecin anesthésiste travaille toujours en équipe et en coordination avec les autres soignants. Au bloc opératoire, il forme un binôme indispensable avec le chirurgien : les deux doivent se synchroniser tout au long de l’intervention, l’un adaptant l’anesthésie en fonction des gestes de l’autre et vice-versa.
L’anesthésiste encadre également l’équipe infirmière du bloc : en particulier, il supervise et collabore étroitement avec l’infirmier anesthésiste diplômé d’État (IADE), qui prépare le matériel, surveille les paramètres et assiste le médecin pendant l’opération et en salle de réveil.
En réanimation, le travail est tout aussi collectif : l’anesthésiste-réanimateur fait partie d’une équipe comprenant des médecins intensivistes (si le service en est pourvu), des infirmier·ère·s de soins intensifs, des aide-soignants, des kinésithérapeutes, etc., chacun apportant son expertise pour assurer le meilleur soin aux patients critiques.
L’anesthésiste peut être amené à échanger avec de nombreux autres spécialistes selon les cas des patients : par exemple avec des cardiologues ou des neurologues en réanimation pour un avis spécialisé, avec les obstétriciens pour la gestion des anesthésies obstétricales (péridurales en salle de naissance), ou encore avec les radiologues et gastro-entérologues lors de sédations pour des procédures (IRM, endoscopies) nécessitant un support anesthésique. Cette collaboration interdisciplinaire constante exige de l’anesthésiste un excellent sens de la communication et un esprit de coopération sans faille. De fait, l’anesthésiste est souvent perçu comme un chef d’orchestre discret, mais indispensable, assurant la liaison entre les différents intervenants pour que tout se déroule sans accroc.
Évolution de carrière et perspectives professionnelles
Spécialisation ou sur-spécialisation
La carrière d’un anesthésiste peut être enrichie par des sur-spécialisations ou compétences supplémentaires acquises au fil du temps. Dès son internat, un futur anesthésiste-réanimateur peut opter pour des formations complémentaires (options de spécialité ou formations spécialisées transversales) afin de développer une expertise particulière, par exemple en anesthésie pédiatrique pour se consacrer aux enfants.
Tout au long de sa pratique, il a également la possibilité de suivre des formations continues et d’ajouter de nouvelles cordes à son arc : certains choisissent de se former davantage en prise en charge de la douleur chronique (algologie), en hypnose médicale, en anesthésie locorégionale avancée, etc. Sur le plan institutionnel, il existe des dispositifs permettant à un médecin de compléter sa spécialisation : il peut candidater à une nouvelle option ou FST (formation spécialisée transversale) liée à l’anesthésie-réanimation pour approfondir un domaine sans refaire tout un internat.
Il est même envisageable, pour les plus ambitieux, de passer un deuxième DES (diplôme de spécialité) afin d’exercer une autre spécialité en plus de l’anesthésie (par exemple, certains combinent anesthésie et une spécialité comme la médecine d’urgence ou la réanimation médicale). Ces parcours de sur-spécialisation, bien que longs, permettent d’élargir les perspectives professionnelles et d’enrichir la pratique.
Responsabilités en milieu hospitalier
Les débouchés professionnels pour un jeune anesthésiste diplômé sont nombreux, d’autant que la spécialité est en tension : on ne compte qu’environ 10 000 anesthésistes en France et la profession reste déficitaire, avec des postes vacants dans de nombreux établissements (hôpitaux publics, cliniques privées, services d’urgence, etc.).
En début de carrière à l’hôpital public, le médecin anesthésiste occupe le grade de praticien hospitalier et intègre une équipe déjà en place. Avec l’expérience, il peut évoluer vers des fonctions d’encadrement et de leadership médical : devenir responsable d’une unité de réanimation, coordonnateur du bloc opératoire ou chef de service d’anesthésie au sein d’un hôpital. Ces postes à responsabilités impliquent de gérer une équipe médicale et infirmière, d’organiser l’activité du service et de participer à la définition des protocoles et orientations stratégiques.
Dans le secteur privé, beaucoup d’anesthésistes choisissent d’exercer en libéral, souvent en s’associant à plusieurs confrères au sein d’une clinique afin d’assurer une présence continue et de partager les astreintes. L’exercice en libéral confère plus d’autonomie, mais implique aussi des tâches de gestion (voir notre article Travailler comme médecin en France : les trois secteurs de santé).
Quel que soit le mode d’exercice, le métier d’anesthésiste comporte de lourdes responsabilités médicales au quotidien : chaque décision prise sous anesthésie engage potentiellement le pronostic vital du patient. En réanimation notamment, les cas traités sont graves et le taux de mortalité peut atteindre 20 % dans certaines unités, illustrant la difficulté et l’enjeu vital permanent de cette spécialité. Cette responsabilité aiguë dans la prise en charge de patients souvent fragiles fait de l’anesthésie-réanimation un métier exigeant, où l’expérience et la maturité professionnelle ouvrent la voie à des rôles clés au sein des établissements de santé.
Possibilités d’enseignement ou de recherche
En parallèle de son activité clinique, un médecin anesthésiste confirmé peut diversifier sa carrière en s’orientant vers l’enseignement et/ou la recherche. Nombre d’anesthésistes deviennent ainsi enseignants dans les hôpitaux universitaires (CHU) ou les facultés de médecine, afin de former les internes et transmettre leur savoir aux nouvelles générations. Ils peuvent encadrer des étudiants en médecine, des internes en anesthésie ou intervenir comme formateurs dans les écoles d’infirmiers anesthésistes.
Sur le volet recherche, la spécialité offre de multiples opportunités : un anesthésiste-réanimateur peut participer à des études cliniques sur de nouveaux médicaments anesthésiants, à des projets de recherche en physiologie ou collaborer avec l’industrie pharmaceutique pour développer des produits et protocoles innovants. Certains s’intègrent à des unités de recherche académique, d’autres mènent des travaux dans le cadre de leur hôpital, contribuant ainsi à l’avancement des connaissances scientifiques. L’anesthésie-réanimation est une spécialité en constante évolution : de nouvelles techniques d’anesthésie et de nouveaux protocoles apparaissent régulièrement, ce qui incite les praticiens à se former en continu pour rester à la pointe.
Enfin, la carrière de médecin anesthésiste permet de s’engager dans des missions humanitaires à l’international, sur des théâtres de guerre ou dans des pays en développement où les compétences en anesthésie-réanimation sont précieuses pour sauver des vies. Ces expériences hors du commun permettent d’élargir leurs horizons professionnels tout en mettant leur expertise au service de causes d’intérêt général.
Métier de l’ombre par excellence, l’anesthésiste-réanimateur n’en est pas moins un pilier du système médical français : grâce à ses compétences techniques pointues, sa gestion experte de la douleur et son sang-froid à toute épreuve, il assure la sécurité des patients au bloc opératoire comme en réanimation et contribue à faire évoluer sans cesse la qualité des soins.
Vous avez aimé cet article et vous souhaitez en apprendre plus ? Retrouvez notre fiche salaire médecin anesthésiste !
Ces offres peuvent vous intéresser
JoberGroup peut vous accompagner dans la suite de votre aventure professionnelle. Consultez notre offre spécifiquement trouvée pour vous.
Anesthésiste H/F - Montélimar 26
Salarié
4000 - 5000 par mois
Montélimar
Emploi Médecin Anesthésiste H/F - Montélimar 26 Nous recrutons un anesthésiste H/F pour rejoindre un établissement hospitalier situé à Montélimar, en Drôme Provençale, dans le cadre d’un contrat salarié ou libéral. Description et missions Nous recherchons un médecin anesthésiste pour le bloc opératoire ou un médecin anesthésiste réanimateur pour le service de réanimation (12 lits de réanimation, 6 lits de soins continus). Vous rejoindrez une équipe dynamique composée de 8 praticiens au bloc et 7 praticiens en réanimation. Selon vos préférences, vous pourrez exercer exclusivement en anesthésie, en réanimation ou sur les deux unités. L'activité est organisée en temps continu avec un rythme équilibré comprenant une garde et deux jours hebdomadaires, sur la base de 40 heures hebdomadaires. Temps additionnel possible. ADN de la structure L’établissement, de taille moyenne, offre un environnement médical complet avec un plateau technique performant. Il dispose de 730 lits en médecine, chirurgie, obstétrique et EHPAD, de 8 salles de bloc opératoire, d’un service de réanimation polyvalente et de soins continus (18 lits), ainsi que d’un service d’urgences accueillant entre 50 000 et 55 000 passages par an. Il est situé à Montélimar, une ville de 40 000 habitants en pleine expansion, idéalement située en Drôme Provençale, aux portes de l’Ardèche. Desservie par le TGV et l’autoroute, elle se trouve à environ 1h30 de Lyon, Marseille, Grenoble et Montpellier. Son cadre de vie est attractif, avec de nombreuses activités culturelles et sportives. Rémunération - Respect de la réglementation Motif 1 échelon 6, avec possibilité de proposition en Motif 2 - Prime d’engagement de 30 000 € - Prime d’engagement dans la carrière hospitalière (PECH) de 30 000 € pour les anesthésistes et radiologues Avantages - Statut salarié ou libéral au choix, temps plein ou partiel - Activité organisée en 40 heures hebdomadaires avec possibilité de temps additionnel - Locaux neufs et infrastructure hospitalière de qualité - Équipe médicale expérimentée et dynamique - Possibilité d’exercer sur plusieurs unités selon les préférences - Accès facilité aux formations continues et à la recherche - Aide à l’installation et facilités de logement Profil recherché Médecin anesthésiste H/F titulaire d’un diplôme reconnu en France et inscrit(e) au Conseil national de l’Ordre des Médecins. Contactez-nous au : O7 44 71 65 O8 Référence de l’annonce : 9936 Candidats provenant de l’Union européenne : JoberGroup, leader de l’intégration des professionnels de santé en France, vous accompagne gratuitement jusqu’au démarrage de votre activité - Apprentissage de la langue (Niveau B2) - Mise en relation avec nos professeurs partenaires - Suivi pour l'Inscription à l'Ordre des Médecins - Consultant(e) dédié(e) à votre accompagnement Retrouvez plus de 4000 offres d'emploi santé sur notre site et application mobile Jober Group. Profitez d'un réseau de 1000 partenaires sur toute la France, d'une équipe d'experts du recrutement à votre écoute et d'un service totalement gratuit dont 99% de nos candidats sont satisfaits.
Anesthésiste H/F - Le Bouscat 33
Salarié
6000 - 12000 par mois
le Bouscat
Emploi Anesthésiste H/F - Le Bouscat Bordeaux 33 Nous recrutons un anesthésiste H/F pour intégrer un hôpital associatif situé à Le Bouscat, près de Bordeaux en Gironde, dans le cadre d'un CDI à temps plein à pourvoir en janvier 2026 ADN de la structure Cet établissement associatif, privé à but non lucratif et participant au service public hospitalier, met l'accent sur la qualité des prises en charge et sur des conditions de travail bienveillantes pour les soignants. Le site accueille des activités médicales et chirurgicales diversifiées avec un plateau d'endoscopie et de chirurgie ambulatoire, un pôle de consultations externes, des services de médecine spécialisée et un important service d'hospitalisation à domicile couvrant la métropole bordelaise et le littoral. Les locaux bénéficient d'un environnement pratico pratique avec un restaurant d'entreprise, un parking gratuit pour les véhicules et un parking à vélo couvert avec prises de recharge pour vélos électriques. L'accès est facilité par une station de tramway sur la ligne D, plusieurs lignes de bus et des dessertes TER Description et missions L'établissement recherche un(e) anesthésiste pour son plateau technique d'endoscopie et de chirurgie ambulatoire : - Consultations préalables à intervention - Interventions au bloc selon le programme défini avec les médecins spécialistes - Prises en charge pour endoscopies digestives diagnostiques et thérapeutiques ainsi que pour écho endoscopies pancréatiques - Petites chirurgies dermatologiques et vasculaires sous sédation - Réalisation des midline et des PICC line Vous serez formé(e) à la pose de CIP en lien avec l'activité oncologique. Vous travaillerez en binôme avec une consœur anesthésiste. Rémunération Pour ce poste, vous bénéficierez d'une rémunération selon profil et dispositions de la Convention 51 FEHAP avec reprise d'ancienneté et compléments selon expériences post internat clinicat ou assistanat ainsi que l'application des dispositions Ségur et de l'accord d'intéressement de l'établissement Avantages - Statut salarié en CDI à temps plein - Rémunération selon la Convention 51 FEHAP avec reprise d'ancienneté prime Ségur et intéressement - Plateau technique d'endoscopie et chirurgie ambulatoire accessible et perspectives de formation à la pose de CIP - Locaux comprenant restaurant d'entreprise, parking gratuit et parking à vélo couvert avec prises de recharge - Travail en binôme avec un(e) autre anesthésiste et CSE dynamique et généreux - Chèques cadeaux, RTT - Position bien desservie par tram bus et TER et démarches de qualité de vie au travail incluant massage assis et marche active Profil recherché Docteur en médecine diplômé d'Etat titulaire du DES d'Anesthésie Réanimation ou équivalent reconnu en France et inscrit à l Ordre des Médecins en France, rigoureux autonome et appréciant le travail en équipe Contactez nous au : O7 44 71 65 O8 ou par mail via : [email protected] Référence de l'annonce : 11111 Candidats provenant de l'Union européenne : JoberGroup leader de l'intégration des professionnels de santé en France vous accompagne gratuitement jusqu'au démarrage de votre activité - Apprentissage de la langue Niveau B2 - Mise en relation avec nos professeurs partenaires - Suivi pour l'Inscription à l'ordre des médecins - Consultant(e) dédié(e) à votre accompagnement Retrouvez plus de 4000 offres d'emploi santé sur notre site et application mobile Jober Group. Profitez d'un réseau de 1000 partenaires sur toute la France, d'une équipe d'experts du recrutement à votre écoute et d'un service totalement gratuit dont 99% de nos candidats sont satisfaits
Anesthésiste H/F - Ajaccio 2A
Libéral
6000 - 12000 par mois
Ajaccio
Emploi Anesthésiste H/F - Ajaccio 2A Êtes-vous à la recherche d'un poste d'anesthésiste à Ajaccio ? Si tel est le cas, nous proposons une mission de remplacement d'un mois en janvier avec possibilité d'association par la suite. ADN de la structure Vous exercerez au sein d’un établissement hospitalier privé moderne implanté à Ajaccio, doté d’une infrastructure récente et orientée vers la qualité et l’innovation. L’établissement dispose d’un important plateau ambulatoire avec 80 places et d’une unité de 12 lits UFS. Les spécialités médicales et chirurgicales y sont largement représentées, à l’exception de la maternité et des prises en charge digestives lourdes. L’organisation privilégie la sécurité des soins, la collaboration pluridisciplinaire et un cadre de travail sans astreinte ni garde pour ce poste. Ajaccio offre un cadre de vie attractif, un accès régional par voie aérienne et maritime et un environnement propice à une installation durable. Description et missions - Mission de remplacement en anesthésie-réanimation sur l’ensemble du mois de janvier - Quatre jours par semaine - Prise en charge des actes d’anesthésie péri-opératoire et du suivi en réanimation selon l’activité - Travail en collaboration étroite avec les équipes chirurgicales et le personnel infirmier spécialisé - Aucune garde ni astreinte associée au poste - Possibilité d’évolution vers une association selon profil et modalités à discuter - IADE prévu pour 2026 pour renforcer l’organisation des blocs Rémunération Pour ce poste, vous bénéficierez d'une rémunération de 900 à 1000€ par jour. Un salaire journalier de 600€ est proposé en cas de salariat. Avantages - Remplacement avec possibilité d'association ultérieure et organisation sur 4 jours par semaine - Rémunération journalière attractive - Plateau technique moderne et infrastructure éco-responsable - 80 places ambulatoires et 12 lits UFS au sein d'une offre de soins complète - Aucune garde ni astreinte sur le poste - Prise en charge du logement et du transport - Renfort IADE prévu à partir de 2026 Profil recherché Médecin anesthésiste-réanimateur diplômé(e) et inscrit(e) ou inscriptible au Conseil de l'Ordre des médecins ; remplacement ouvert aux profils accompagnés et formés Contactez-nous au : O7 44 71 65 O8 ou par mail via [email protected] Référence de l'annonce : 11323 Candidats provenant de l’Union européenne JoberGroup, leader de l’intégration des professionnels de santé en France, vous accompagne gratuitement jusqu’au démarrage de votre activité - Apprentissage de la langue (Niveau B2) - Mise en relation avec nos professeurs partenaires - Suivi pour l'Inscription à l'ordre des médecins - Consultant(e) dédié(e) à votre accompagnement Retrouvez plus de 4000 offres d'emploi santé sur notre site et application mobile Jober Group. Profitez d'un réseau de 1000 partenaires sur toute la France, d'une équipe d'experts du recrutement à votre écoute et d'un service totalement gratuit dont 99% de nos candidats sont satisfaits.
Voir toutes les offres disponibles pour cette catégorie